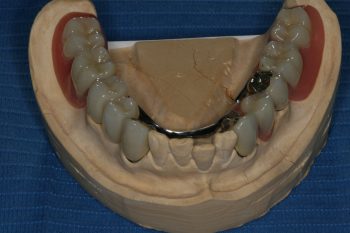
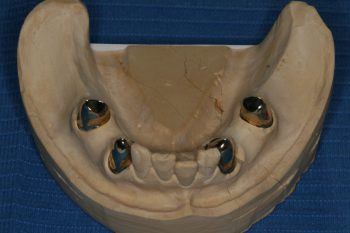
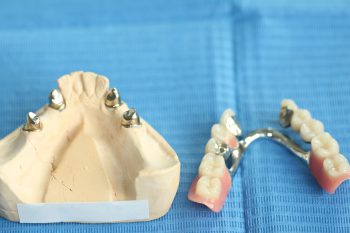
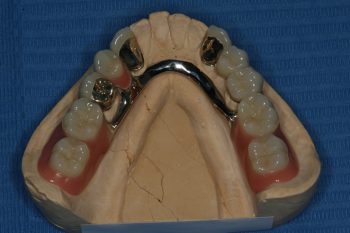
Weisheitszahnentfernung
Weisheitszähne sind die Zähne, die als letzte in die Mundhöhle durchbrechen. In vielen Fällen, insbesondere dann, wenn die anderen Zähne durch eine kieferorthopädische Behandlung optimal ausgerichtet worden sind, finden die Weisheitszähne nicht mehr ausreichend Platz auf dem Kieferkamm. Man spricht dann von Platzmangel.
Weisheitszähne können jedoch auch verzögert durchbrechen oder überhaupt nicht die Kauebene erreichen. Dieser Zustand wird als Retention bezeichnet.
Zusätzlich können die Weisheitszähne gedreht, gekippt oder nicht in ihrer natürlichen Position liegen. Das nennt man Verlagerung.
Platzmangel, Retention und Verlagerung treten auch häufig in Kombination auf.
Oftmals fallen diese Befunde im Rahmen einer kieferorthopädischen Behandlung auf, weil dann entsprechende Röntgenbilder routinemäßig angefertigt werden. Es ist jedoch auch möglich, dass die Weisheitszähne zunächst unentdeckt bleiben und sich im Kieferknochen vollständig entwickeln ohne Beschwerden zu verursachen. In einigen Fällen treten im Bereich solcher Zähne auch nach langer Zeit noch pathologische Befunde auf, z.B. Zysten, Karies, parodontale Entzündungen oder Resorptionen der Nachbarzähne.
Ob die Entfernung der Weisheitszähne erforderlich ist, bedarf stets einer individuellen Betrachtung, bei der Nutzen und Risiken abzuwägen sind. Nach einer klinischen Untersuchung und Röntgendiagnostik wird der Befund erläutert und es findet eine Beratung zum weiteren Vorgehen statt. In manchen Fällen lassen sich die Weisheitszähne, wie andere Zähne auch, einfach entfernen. Oft ist jedoch auch eine operative Entfernung notwendig. Dieser Eingriff wird in örtlicher Betäubung in der Praxis durchgeführt. Unter besonderen Umständen kann auch die Entfernung in Intubationsnarkose angezeigt sein. In diesen Fällen erfolgt die Entfernung der Weisheitszähne in Zusammenarbeit mit der Abteilung für Anästhesie des Dreifaltigkeitshospitals im Krankenhaus.